- Accueil
- Blog
Blog
Portrait idéal de la dépendance
Le 08/12/2019
Sondage Humanis :
Les Français face à la dépendance aujourd’hui et à l’horizon 2030
Cette enquête, confiée à l’institut Harris Interactive, a été menée auprès d’un échantillon de 2000 personnes âgées de 50 à 65 ans, du 16 au 31 mai dernier.
L’enquête a invité les personnes interrogées à se projeter à l’horizon 2030 et à imaginer alors leurs besoins en cas de perte d’autonomie, leurs attentes vis‐à‐vis des pouvoirs publics et privés et plus généralement à dessiner les contours de la société idéale pour les personnes dépendantes.
Les Français, optimistes, estiment pouvoir gagner 4 ans d’autonomie en 20 ans
La majeure partie des personnes sondées considère que l’entrée dans la dépendance sera de plus en plus tardive :
79 ans aujourd’hui, 83 ans à l’horizon 2030, soit 4 ans gagnés en 20 ans, au moyen d’une forte politique de prévention et de santé publique.
73% des personnes interrogées déclarent avoir déjà été confrontés à la dépendance, dont 66% au travers de leurs proches et 15% personnellement.
Ces chiffres nous amènent à conclure que les 50‐65 ans sont conscients du risque de dépendance pour eux ou pour leurs proches, mais restent néanmoins positifs quant à la prise en charge de
leur propre dépendance dans les années à venir.
Indépendance à tout prix : près de 7 Français sur 10 priorisent leur indépendance.
67% des Français estiment prioritaire de conserver leur indépendance.
Sans surprise, le souhait le plus fort est de se maintenir en bonne santé, le plus longtemps possible et ne pas peser sur la Famille.
Ce constat sans appel est d’autant plus fort qu’il est à rapprocher du vécu des personnes sondées :
les seniors de la génération de mai 68 ‐ surnommés les nouveaux rebelles* ‐ sont viscéralement attachés à l’idée de liberté et donc d’autonomie, même dans la dépendance.
Cependant la majorité des répondants (28%) ne sait pas quels moyens adopter pour prévenir la dépendance.
S’ils multiplient les actions au quotidien leur permettant de la reculer le plus longtemps possible
- 70% réalisent des examens médicaux réguliers,
- 69% font des exercices de mémoire ; 66% ont une alimentation équilibrée
ils n’envisagent pas forcément de démarche de nature financière :
Seuls 10% des personnes sondées déclarent avoir déjà souscrit à une assurance dépendance (selon la FFSA, 5,5 millions de Français sont couverts par un contrat d’assurance dépendance,
souscrit à 60 ans en moyenne) mais 54% ne le prévoient pas.
Enfin, cette génération se considère généralement plus chanceuse que ses parents face à la vieillesse en termes:
- de modes de communication (79%),
- aménagement du lieu de vie (60%),
- prévention santé (56%) et vie sociale (52%).
- Elle estime cependant que l’aide de la famille et de l’entourage sera moins présent (44%).
Humanis reste convaincu de la nécessité de poursuivre et d’enrichir toutes les actions de prévention telles que celles que le Groupe et l’Agirc‐Arrco mènent au travers des 11 centres de prévention, mais aussi de leurs 680 actions de prévention en direction des retraités.
En outre, le soutien aux associations qui tentent de palier à l’isolement des personnes âgées reste primordial.
Quand la dépendance arrive, les Français veulent un choix plus large que l’alternative domicile/maison de retraite
Les Français sont ouverts à divers types de structures d’hébergement dans la mesure où le lien social est préservé. Ainsi :
• 16% des personnes sondées sont favorables à la cohabitation transgénérationnelle.
• 28% des Français sont favorables aux Ehpad, identifiés comme seule structure apte à prendre en charge la grande dépendance.
• 37% des Français plébiscitent le maintien à domicile sous réserve de liens sociaux de qualité.
• Enfin, donnée nouvelle, 50% des personnes sondées plébiscitent les résidences de service et résidence senior.
Ce modèle plus communautaire que collectif, se décline déjà en différentes formes d’établissements (foyers‐logements, …) offrant une prestation‐hébergementment allant de indépendance quasi complètes un accompagnement très étroit.
On peut tirer de ces données l’enseignement que, lorsque ces mêmes 50‐65 ans envisagent leur propre dépendance, ils souhaitent une prise en charge progressive, dans le respect et la dignité humaine.
Leurs attentes sont avant tout humaines et personnalisées.
Ils ne souhaitent pas voir se dessiner une société où les personnes âgées seraient surmédicalisées et suréquipées, ni où les personnes âgées seraient à la seule charge des familles.
Portrait d’une prise en charge idéale de la dépendance en 2030
Dressons le portrait de la prise en charge idéale d’une personne âgée, entrant en dépendance vers 2030…
Nous sommes en 2030, Brigitte a 82 ans.
Elle vit seule et est très attachée à son autonomie.
Face aux prémices d’une perte d’autonomie, elle redoute l’isolement mais ne veut pas être un poids pour ses enfants.
Elle a autant besoin de soins que de lien social.
En 2030, chez elle de nouvelles technologies l’aident à consolider son autonomie (selon 75% des personnes interrogées).
Elle est aussi fortement accompagnée par les collectivités locales qui ont développé des services en partenariat avec les associations (pour 72% des sondés).
A 87 ans Brigitte ne pourra plus vivre seule.
Elle a choisi d’entrer en résidence de retraite, établissements qui se sont développés (selon 69% des personnes interrogées) et spécialisés (17%).
S’agissant de la prise en charge financière, une part est gérée par les pouvoirs publics (58% des sondés pensent que l’Etat pourra prendre des dispositions dans le cadre de la Sécurité
sociale), ou par la complémentaire santé (65%). Brigitte a complété cette base par un contrat d’assurance privée collectif auquel elle a souscrit durant sa carrière professionnelle (1
personne sur deux pense qu’elle pourra bénéficier des avantages d’une assurance collective).
Conseils pour mieux comprendre vos parents vieillissants
Le 04/12/2019
Bien qu’il avance toujours au même rythme qu’au fil des années, le temps semble plus fugace. C'est pourquoi, lorsqu'il est question de vos parents âgés, il est important de prendre le temps nécessaire pour bien les comprendre, non pas en tant que parents, mais en tant que personne et en tant que telle.
Bien que beaucoup d'enfants adultes connaissent très bien leurs parents - leurs aversions et leurs goûts, leurs amis et leurs opinions politiques - la plupart d'entre nous ne savons pas grand chose de nos parents avant nous . Il est facile de tomber dans le piège de ne voir nos parents que comme un parent. Cependant, quiconque est un parent sait que la parentalité ne définit pas une personne, bien que ce soit un rôle important. Il y a de fortes chances que vos propres enfants ne sachent pas beaucoup de choses sur vous-même, il va donc sans dire que beaucoup de vos parents vous échappent.
Avantages de mieux connaître ses parents
Mais pourquoi devriez-vous saisir cette opportunité pour mieux connaître votre parent âgé? Eh bien, le temps est un facteur - vous n’aurez peut-être pas la chance de le faire à nouveau. Le temps n'est pas le seul facteur de motivation, cependant. En connaissant bien vos parents, vous pourrez partager leur histoire avec vos enfants et petits-enfants, ce qui est une excellente façon de rendre hommage à vos parents après leur départ.
Les bonnes raisons incitent fortement à prendre le temps d'apprendre à connaître vos parents, mais il existe aussi des motivations pratiques. Si vos parents développent la maladie d'Alzheimer, la démence ou une forme de maladie mentale, il vous sera utile de les connaître à un niveau plus approfondi. Même si vous ne vous occupez pas vous-même de votre parent âgé, transmettre des informations à leur sujet aux personnes qui les soignent peut faire toute la différence dans la qualité de leur vie quotidienne.
Selon l'article « 10 activités stimulantes pour les patients atteints de la maladie d'Alzheimer », «il est important de garder les proches âgés en âge de rester actifs dans des loisirs et des intérêts qui leur procuraient du plaisir par le passé, après le diagnostic d'une maladie.
En cas de maladie, il est important d’avoir un contexte avec vos parents lorsque vous essayez de les maintenir actifs. Par exemple, si votre parent n’aime pas l’artisanat, vous ne réussirez pas à le stimuler avec le crochet. D'autre part, ce n'est pas parce que vous n'avez jamais vu vos parents tricoter qu'ils ne savent pas comment - cela pourrait être une activité qu'ils ont faite dans leur jeunesse. C'est pourquoi il est important d'essayer d'en apprendre davantage sur vos parents pendant que vous en avez l'occasion.
Conseils pour mieux comprendre vos parents vieillissants
La liste suivante suggère des astuces pour des questions que vous pourriez demander à vos parents d’apprendre davantage sur eux, leurs intérêts et leur passé.
N'oubliez pas d'essayer de garder les questions ouvertes afin de pouvoir entamer des conversations vraiment intéressantes:
- Y a-t-il des secrets de famille ou des histoires que vous n'avez jamais partagés (mais que vous voulez)?
- Avez-vous déjà eu un travail que vous n'avez pas gardé longtemps?
- Avez-vous déjà eu un correspondant?
- Avez-vous déjà appris quelque chose de surprenant à propos de vos parents?
- Avez-vous beaucoup voyagé avant d'avoir une famille? Quels sont les endroits du monde que tu as vraiment aimés visiter? Où souhaitez-vous pouvoir aller? Que souhaitez-vous voir?
- Avez-vous des regrets dans la vie?
- Comment avez-vous passé votre temps libre en tant qu'enfant?
- Y a-t-il quelque chose que vous avez accompli qui vous a vraiment surpris?
- Y a-t-il eu un moment dans votre vie où vous et / ou votre famille avez vraiment eu du mal?
- Quels sont certains de vos meilleurs souvenirs?
- De quoi êtes-vous le plus fier?
- Quels sont tes premiers souvenirs?
- Quels vêtements ou autres engouements as-tu aimé (ou pensé idiot)?
- Quelles matières as-tu aimé à l'école? Avez-vous aimé l'école comme un enfant?
- Que souhaiteriez-vous savoir sur vos parents?
- Quelle a été la meilleure date que vous ayez jamais eue?
- Quel a été ton premier métier?
- Quels événements mondiaux ont eu le plus grand impact sur vous et notre famille ?
- Qui était votre mentor ou votre modèle?
- Qui étaient vos amis d'enfance. Avez-vous / avez-vous gardé contact avec l'un d'entre eux?
Plus vous en saurez et que vous comprendrez mieux à propos de vos parents, plus il sera facile de prendre soin d’eux à mesure qu’ils vieillissent, plus vous vous sentirez bien et plus vous serez en mesure de raconter leur histoire quand ils ne seront plus là pour partager eux-mêmes.
Quels conseils avez-vous pour mieux comprendre vos parents vieillissants? Nous aimerions entendre vos histoires et suggestions dans les commentaires ci-dessous.
Par: Kimberley Fowler
https://www.aplaceformom.com/blog/2-24-17-tips-to-better-understand-your-aging-parents/
Le cerveau a grillé, mes muscles ne me porte plus.
Le 29/10/2019
Bonjour,
Je vous écris aujourd'hui pour vous apporter mon témoignage. Je suis aide soignante depuis 1999. J'ai toujours travaillée en gériatrie.
Depuis que je fais ce métier, j'ai croisé beaucoup de personnes.
Des gens simplement âgé, d'autre atteint de troubles cognitifs.
J'aimerais vous parler de cette dernière catégorie de patient.
Lorsque j'ai débuté, les personnes atteintes de démence ne vivait pas aussi longtemps qu'aujourd'hui.
L'espérance de vie a fortement augmenté.
Les symptômes ont donc aussi évolué avec ce vieillissement.
Des symptômes de plus en plus présent, de plus en plus handicapant, de plus en plus dur à vivre pour les familles, les aidants et le corps médical.
A force de recherche on en sait beaucoup plus aujourd'hui sur cette pathologie, et des traitements existent.
Certes ces traitements ne guérissent pas mais ils soulagent, ils ralentissent le processus.
Je pense à l'Ebixa, l'Exelon, l'Aricept et le Reminyl.
Mais voyez vous, ces traitements ont un coût, et n'ayant pas d'effet de guérison et bien la sécurité sociale a décidé de ne plus le rembourser.
Je ne remet pas en cause les recherches de la sécurité sociale pour en aboutir à une telle décision, cependant je pense qu'ils ont oublié certain facteurs dans cette prise de décision.
C'est bien là que je veux en venir.
Les personnes atteintes de maladies type démences sont aujourd'hui laissé à l'abandon.
Le matin quand ils se lèvent, ils doivent faire avec un monde qui n'est pas le leur.
On leur donne un lieux de vie, un mari ou une femme, des enfants, une retraite, des blouses blanches alors que dans leur tête, ils n'ont même pas encore quitté leurs parents, ils n'ont jamais eu d'enfant et ils ne sont même pas marié.
Vous qui avez toute votre tête, mettez vous à leur place, demain matin quand vous vous réveillerez, dans votre lit il y aura un homme ( ou une femme) dont vous ne connaissez absolument pas l'existence et pourtant il(elle) vous jureras que vous êtes marié.
Alors vous vous lèverez de votre lit précipitamment pour fuir ce cauchemars, mais là vous serez arrêté net par 4 petites têtes blondes qui vous appellerons papa(ou maman).
Mais pourquoi font ils ça ?
Vous n'avez encore pas eu d'enfants.
Là maintenant vous le vivez bien ce cauchemars ?!!
Comment vous vous sentez ?!!!
Vous vous posez des questions ?!!!!
Suis je fou?
Suis je entrain de rêver !
Je veux sortir d'ici!;
Oui vous aurez envie de vous enfuir mais là vous serez stopper une nouvelle fois dans votre élan par des portes à codes, des fenêtres qui ne s'ouvrent pas au delà de 5 cm.
Et là une charmante personnes vous expliquera que tout ça est fait pour votre sécurité.
Et là maintenant vous êtes comment?
Vous vous sentez mieux?
Vous allez docilement allez faire du coloriage comme on vous le demande?
Vous allez sagement accepter ce massage qu'on vous propose parce que ça va vous détendre ?
Je ne pense pas que ça va mieux, je pense que vous êtes en colère, je pense que vous avez envie de casser cette porte qui vous empêche de retrouver votre vie d'avant, je pense que vous avez envie de repousser violemment cette personne qui vous barre la route " pour votre propre bien être" .
Cette porte, cette personne qui vous barre la route, c'est moi le soignant, celui qu'on a mis là avec des formations, des objectifs.
Et moi finalement au fil du temps et parce que la sécurité sociale en a décidé ainsi je deviens votre souffre douleur, votre "punching-ball", parce qu'aucun médicament n'y aucune personne ne pourra vous rendre votre vie.
Au fil des années, j'ai commencé à prendre de petites insultes, puis quelques bousculades et puis depuis peu les coups de poings, les morsures, les cheveux arrachés et les crachats ont fait leur apparition.
J'ai essayé d'en parler à ma hiérarchie mais en vain.
Si le patient est violent c'est pas contre nous, c'est parce qu'on leur rappel un évènement traumatique ou pire c'est de notre faute parce qu'on s'y est mal pris avec lui.
Donc tout comme les femmes battues ont finies par se taire pour ne plus rentrer dans cette culpabilité.
J'ai fini par dire que les bleus que j'avais c'était parce que je m'étais cogné contre un angle de table; la griffure sur mon bras?
C'est mon chat ( quand bien même je ne possède pas de chat).
Et puis un matin je commence à ne plus avoir envie d'aller bosser, je pleure dans ma voiture sur la route, la semaine d'après j'ai des douleurs lombaires sans avoir fait d'effort, et le mois suivant c'est toute la semaine que je n'arrive pas à me lever, que je pleure dans la voiture.
Les douleurs sont de plus en plus intenses, elles touchent de plus en plus d'endroit dans mon corps puis un jour c'est le vide total. Plus de force, plus d'énergie.
Le cerveau a grillé, mes muscles ne me porte plus.
La seule chose qui me dit que je suis en vie c'est mes yeux qui déversent des larmes sans interruption.
Je ne sais pas pourquoi; mon cerveau n'est pas capable de me le dire et pourtant mon oreiller est trempé en moins d'une heure. Mon deuxième cerveau (mes intestins) prend le relais.
Ce n'est pas très glamour mais je me vide.
Et puis au bout d'une quinzaine de jours, quand je fini par comprendre que c'est ni la grippe, ni la gastro on essaye de comprendre, on prend rendez vous avec un psychologue. Et là le verdict tombe : "burn out". A moi? Impossible. Je suis un roc, pleine de joie, j'aime mon métier.
C'est impossible.
Et pourtant si c'est possible ça fait 11 mois que je suis en arrêt avec des hauts mais surtout des bas, des très bas.
Des idées noires qui reviennent sans cesse.
J'espère m'endormir et ne pas me réveiller mais je me réveille.
Je lis dans le journal qu'il y a eu un accident de voiture faisant 4 victimes et je râle que ça ne soit pas moi.
J'ai honte de tout ça, honte qu'à la place de l'instinct de survie, c'est l'instinct de mort qui encombre mes pensées.
Oui j'appel ça un instinct de mort car j'en peux plus, je suis fatiguée, j'ai mal et rien ne me soulage.
Je me dis que ça ira mieux demain mais c'est quand demain, c'est dans longtemps.
Rassurez-vous, je suis très bien entourée. J'ai un mari fantastique, des enfants fabuleux, des ami(e)s et collègues en or.
J'ai un médecin traitant extraordinaire, je suis suivi par le psychologue du travail et par un psychologue privé, je vois une fois par mois le psychiatre et puis MOI j'ai le droit d'avoir des médicaments qui me soulagent.
Et du coup je pense chaque jour à ses patients (déments) qui n'ont pas ce droit là et je me dis que j'ai de la chance.
Aujourd'hui je sais que je ne suis pas là seule dans cette situation, je me demande chaque jour combien coûte à la sécurité sociale mon arrêt maladie, mes traitements et mes visites chez les spécialistes.
Et si on multipliait tout ça par le nombre de soignants en arrêt maladie qui sont dans la même situation que moi, combien ça coûterait en tout à la sécurité sociale.
Es ce que, si ce paramètre était rentré en compte dans leur étude des effets des médicaments cités plus haut, ça vaudrait le coup d'interrompre le remboursement ?
Voilà je vous en souhaite bonne lecture.
Approche de l'éthique et de la déontologie dans le soins
Le 21/09/2019
L'éthique, tout simplement définie, est un principe qui décrit ce que l'on attend en termes de juste et de correct et de mauvais ou de mauvais en termes de comportement.
L'éthique et la pratique éthique sont intégrées à tous les aspects des soins infirmiers.
Les deux principales classifications des principes éthiques et de la pensée éthique sont l'utilitarisme et la déontologie.
La déontologie est l’école de pensée éthique qui exige que les moyens et l’objectif final soient moraux et éthiques; et l'école utilitaire de la pensée éthique affirme que l'objectif final justifie les moyens même lorsque ceux-ci ne sont pas moraux.
Les principes éthiques auxquels les infirmières doivent adhérer sont les principes de justice, de bienfaisance, de non-malfaisance, de responsabilité, de fidélité, d'autonomie et de véracité.
- La justice est l'équité. Les infirmières doivent être équitables lorsqu’elles répartissent les soins, par exemple entre les patients du groupe de patients dont elles s’occupent. Les soins doivent être équitablement, équitablement et équitablement répartis parmi un groupe de patients.
- La bienfaisance fait du bien et est une bonne chose pour le patient.
- La nonmaléficence ne fait aucun mal, comme indiqué dans le serment historique d'Hippocrate. Le préjudice peut être intentionnel ou non intentionnel.
- La responsabilité consiste à accepter la responsabilité de ses propres actions. Les infirmières sont responsables de leurs soins infirmiers et de leurs autres actions. Ils doivent accepter toutes les conséquences professionnelles et personnelles pouvant résulter de leurs actes.
- La fidélité tient ses promesses. L'infirmière doit être fidèle et fidèle à ses promesses et à ses responsabilités professionnelles en fournissant des soins de haute qualité, sûrs et compétents.
- L'autonomie et l'autodétermination du patient sont confirmées lorsque l'infirmière accepte le client comme une personne unique qui a le droit inné d'avoir ses propres opinions, points de vue, valeurs et croyances. Les infirmières encouragent les patients à prendre leur propre décision sans aucun jugement ni contrainte de la part de l'infirmière. Le patient a le droit de rejeter ou d’accepter tous les traitements.
- La véracité est complètement véridique avec les patients; Les infirmières ne doivent pas dissimuler toute la vérité aux clients, même si cela peut conduire à la détresse des patients.
Les problèmes et préoccupations éthiques les plus fréquents dans le secteur de la santé comprennent l’allocation de ressources rares et les problèmes de fin de vie.
La bioéthique est une sous-catégorie d'éthique. La bioéthique répond aux préoccupations éthiques telles que celles résultant des avancées scientifiques et technologiques. Certains des problèmes bioéthiques les plus courants et actuels concernent les cellules souches, le clonage et le génie génétique.
Reconnaître les dilemmes éthiques et prendre les mesures qui s'imposent
Les infirmières ont la responsabilité de reconnaître et d’identifier les problèmes d’éthique qui affectent le personnel et les patients. Par exemple, fournir des soins infirmiers aux clientes qui subissent un avortement peut soulever des préoccupations et des problèmes éthiques et moraux chez certaines infirmières; et certains patients peuvent être atteints d'un rejet de greffe du foie car le foie des donneurs n'est pas assez abondant pour répondre aux besoins de tous les patients qui le demandent.
De nombreux hôpitaux, centres médicaux et autres établissements de santé ont des comités d'éthique multidisciplinaires qui se réunissent en groupe et résolvent des dilemmes et des conflits éthiques. Les infirmières doivent avoir recours aux éthiciens et aux comités d’éthique de leur établissement lorsque de telles ressources et mécanismes éthiques sont présents pour résoudre les problèmes d’éthique et les dilemmes éthiques.
Les étapes du processus de prise de décision éthique, comme le processus de résolution de problème, sont les suivantes:
- Définition du problème. La définition du problème est la description claire du dilemme éthique et des circonstances qui l’entourent.
- Collecte de données. Au cours de cette phase du processus de prise de décision en matière d’éthique, on passe en revue les codes d’éthique, les pratiques fondées sur des preuves publiées, les déclarations, les exposés de principes et la littérature professionnelle.
- L'analyse des données. Les données collectées sont ensuite organisées et analysées.
- Identification, exploration et recherche de solutions possibles au problème et à ses implications. Toutes les solutions et alternatives possibles pour résoudre le dilemme éthique sont explorées et évaluées.
- Sélection de la meilleure solution possible. Toutes les solutions et alternatives potentielles sont considérées, puis les actions les meilleures et les plus éthiques sont entreprises.
- Exécution du plan d'action souhaité pour résoudre le dilemme éthique
- Évaluation des résultats de l'action. À l'instar de la phase d'évaluation du processus infirmier, les actions visant à résoudre les problèmes éthiques sont évaluées et mesurées en termes d'efficacité pour résoudre le dilemme éthique.
Informer le client et les membres du personnel des problèmes éthiques ayant une incidence sur les soins à la clientèle
Les infirmières ont la responsabilité d'identifier les problèmes éthiques qui affectent les membres du personnel et les patients; et ils ont également la responsabilité d'informer les membres du personnel et les clients concernés des problèmes d'éthique qui peuvent influer sur les soins prodigués aux clients. Par exemple, fournir des soins infirmiers aux clientes qui subissent un avortement peut soulever des préoccupations et des problèmes éthiques et moraux chez certaines infirmières; et certains patients peuvent être atteints d'un rejet de greffe du foie car le foie des donneurs n'est pas assez abondant pour répondre aux besoins de tous les patients qui le demandent.
Bien que cela soit rare, un patient peut parfois vous demander de faire quelque chose qui n’est pas éthique. Par exemple, un patient peut demander à une infirmière de l’aider à se suicider à la fin de sa vie ou s’informer sur un autre patient en ce qui concerne son diagnostic. Lorsque cela se produit, l’infirmière doit informer le client qu’elle ne peut le faire pour des raisons éthiques et légales.
Les clients peuvent également avoir besoin d'informations sur l'éthique pouvant affecter les soins qu'ils choisissent ou refusent. Par exemple, un client peut demander à l’infirmière s’il est ou non licite de rejeter la RCR en fin de vie ou de prendre des médicaments contre la douleur même s’il ya hâte de mourir, sur le plan éthique et juridique.
Stéphane joumey
Rédaction soignantenehpad.fr
La maladie de Lyme, Quel prévention?
Le 16/08/2019
La maladie de Lyme est causée par la bactérie Borrelia burgdorferi et est transmise à l'homme par la piqûre d'une tique à pattes noires infectée.
Les symptômes typiques comprennent la fièvre, les maux de tête, la fatigue et une éruption cutanée caractéristique appelée érythème migrant.
Si elle n'est pas traitée, l'infection peut se propager aux articulations, au cœur et au système nerveux.
La maladie de Lyme est diagnostiquée en fonction des symptômes, des signes physiques (par exemple, une éruption cutanée) et de la possibilité d'exposition à des tiques infectées.
La plupart des cas de maladie de Lyme peuvent être traités avec succès avec quelques semaines d'antibiotiques.
Étapes pour prévenir La maladie de Lyme consiste à utiliser un insectifuge, à éliminer rapidement les tiques, à appliquer des pesticides et à réduire l'habitat des tiques.
Les tiques qui transmettent la maladie de Lyme peuvent également transmettre d’ autres maladies transmises par les tiques
Signes et symptômes précoces (3 à 30 jours après la morsure de la tique)
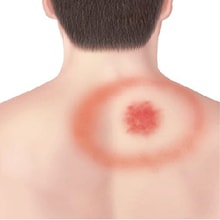
Erythema Migrans Rash "classique"
- Fièvre, frissons, maux de tête, fatigue, douleurs musculaires et articulaires et ganglions lymphatiques enflés peuvent survenir en l'absence d'éruption cutanée.
- Eruption cutanée due à Erythema migrans (EM) :
- Se produit chez environ 70 à 80% des personnes infectées
- Commence au site d'une piqûre de tique après un délai de 3 à 30 jours (la moyenne est d'environ 7 jours)
- S'agrandit progressivement sur plusieurs jours et peut atteindre 30 cm (12 pouces) ou plus
- Peut être chaud au toucher mais provoque rarement des démangeaisons ou des douleurs
- Se nettoie parfois à mesure qu’il s’agrandit, donnant ainsi l’apparence d’une cible
- Peut apparaître sur n'importe quelle zone du corps
-
Signes et symptômes tardifs (quelques jours ou mois après la morsure de la tique)
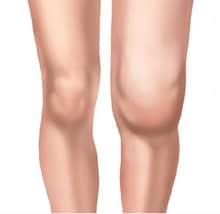
Genou enflé
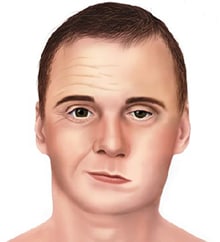
Paralysie faciale
- Maux de tête et raideur au cou
- Éruption cutanée supplémentaire sur d'autres zones du corps
- Paralysie faciale (perte de tonus musculaire ou relâchement d'un ou des deux côtés du visage)
- Arthrite avec douleurs articulaires sévères et gonflement, en particulier les genoux et autres grosses articulations.
- Douleur intermittente dans les tendons, les muscles, les articulations et les os
- Palpitations cardiaques ou battements de coeur irréguliers ( cardite de Lyme )
- Épisodes de vertiges ou d'essoufflement
- Inflammation du cerveau et de la moelle épinière
- Douleur nerveuse
- Douleur lancinante, engourdissement ou fourmillements dans les mains ou les pieds
Réduire l'exposition aux tiques est la meilleure défense contre la maladie de Lyme, . Vous et votre famille pouvez prendre plusieurs mesures pour prévenir et contrôler la maladie de Lyme:
Prévenir les morsures de tiques sur les personnes
-
L'exposition aux tiques peut se produire toute l'année, mais les tiques sont surtout actives pendant les mois les plus chauds (avril à septembre).
Avant de sortir dehors
- Savoir où s'attendre aux tiques. Les tiques vivent dans les zones herbeuses, broussailleuses ou boisées, voire sur les animaux. Passer du temps en dehors de la promenade de votre chien, du camping, du jardinage ou de la chasse peut vous mettre en contact étroit avec les tiques. Beaucoup de gens attrapent des tiques dans leur propre cour ou dans leur quartier.
- Traiter les vêtements et l'équipement avec des produits contenant 0,5% de perméthrine. La perméthrine peut être utilisée pour traiter les bottes, les vêtements et le matériel de camping et rester protectrice après plusieurs lavages. Vous pouvez également acheter des vêtements et du matériel traités à la perméthrine.
- Utilisez des insectifuges homologués
- N'utilisez pas d'insectifuge chez les bébés de moins de 2 mois.
- N'utilisez pas de produits contenant OLE ou PMD chez les enfants de moins de 3 ans.
- Évitez le contact avec les tiques
- Évitez les zones boisées et balayées où poussent des hautes herbes et des feuilles mortes.
- Marcher au centre des sentiers.
Une fois à l'intérieur
Vérifiez vos vêtements pour les tiques. Les tiques peuvent être emportées dans la maison avec des vêtements. Toutes les tiques trouvées doivent être supprimées. Sécher les vêtements dans une sécheuse à feu vif pendant 10 minutes pour éliminer les tiques sur les vêtements secs après être entré à l'intérieur. Si les vêtements sont humides, il faudra peut-être plus de temps. Si les vêtements doivent d'abord être lavés, il est recommandé d'utiliser de l'eau chaude. L'eau froide et moyenne ne tue pas les tiques.
Examiner le matériel et les animaux domestiques. Les tiques peuvent pénétrer dans la maison avec des vêtements et des animaux domestiques, puis s'attacher à une personne plus tard. Examinez donc attentivement les animaux domestiques, les manteaux et les sacs de jour.
Douche peu après être dehors. Il a été prouvé que prendre une douche dans les deux heures qui suivaient son entrée à l'intérieur réduisait le risque de contracter la maladie de Lyme et pouvait même réduire efficacement le risque d'autres maladies transmises par les tiques. La douche peut aider à laver les tiques non attachées et c'est une bonne occasion de faire une vérification des tiques.
Vérifiez votre corps pour les tiques après avoir été à l'extérieur . Procédez à une vérification complète du corps au retour de zones potentiellement infestées de tiques, y compris de votre propre cour arrière. Utilisez un miroir à main ou un miroir complet pour voir toutes les parties de votre corps. Vérifiez ces parties de votre corps et le corps de votre enfant pour les tiques:
- Sous les bras
- Dans et autour des oreilles
- Nombril
- Dos des genoux
- Dans et autour des cheveux
- Entre les jambes
- Autour de la taille
Prévenir les tiques sur vos animaux domestiques
Les chiens sont très sensibles aux morsures de tiques et aux maladies transmises par les tiques. Les vaccins ne sont pas disponibles pour la plupart des maladies transmises par les tiques que les chiens peuvent contracter, et ils ne les empêchent pas de vous apporter des tiques dans votre maison. Pour ces raisons, il est important d'utiliser un produit préventif contre les tiques sur votre chien.
Les morsures de tiques chez les chiens peuvent être difficiles à détecter. Les signes de maladie transmise par les tiques peuvent ne pas apparaître pendant 7 à 21 jours ou plus après une morsure de tique. Surveillez donc attentivement votre chien pour tout changement de comportement ou d'appétit si vous pensez que votre animal a été mordu par une tique.
Parlez à votre vétérinaire de:
- Les meilleurs produits de prévention contre les tiques pour votre chien
- Maladies transmises par les tiques dans votre région
Pour réduire davantage les risques qu'une morsure de tique rende votre chien malade:
- Vérifiez tous les jours vos animaux de compagnie, surtout après avoir passé du temps à l'extérieur.
- Si vous trouvez une tique sur votre animal, retirez-la tout de suite.
- Réduisez l'habitat des tiques dans votre jardin .
Remarque: les chats sont extrêmement sensibles à une variété de produits chimiques. N'appliquez aucun produit de prévention contre les tiques sur vos chats sans en avoir préalablement informé votre vétérinaire!
Prévenir les tiques dans le jardin
Créer une zone sécurisée contre les tiques grâce à l'aménagement paysager
Vous pouvez rendre votre jardin moins attrayante pour les tiques en fonction de votre paysage. Voici quelques techniques simples d'aménagement paysager qui peuvent aider à réduire les populations de tiques:
- Enlevez les hautes herbes et brosse autour des maisons et au bord des pelouses.
- Placez une barrière de copeaux de bois ou de gravier de 3 pieds de large entre les pelouses et les zones boisées et autour des patios et des équipements de jeu. Cela limitera la migration des tiques dans les zones de loisirs.
- Tondre la pelouse fréquemment et garder les feuilles rasées.
- Empilez le bois proprement et dans un endroit sec (décourage les rongeurs qui se nourrissent de tiques).
- Gardez l'équipement de terrain de jeu, les terrasses et les patios à l'écart des arbres et des cours et placez-les dans un endroit ensoleillé, si possible.
- Enlevez tous les vieux meubles, matelas ou ordures de la cour qui peuvent donner aux tiques un endroit où se cacher.
Appliquer des pesticides à l'extérieur pour lutter contre les tiques
L'utilisation d'acaricides (pesticides anti-tiques) peut réduire le nombre de tiques dans les zones traitées de votre jardin. Cependant, vous ne devez pas vous fier à la pulvérisation pour réduire votre risque d'infection.
Si vous avez des préoccupations concernant l'application d'acaricides:
- Renseignez-vous auprès des autorités sanitaires locales pour connaître le meilleur moment pour appliquer un acaricide dans votre région.
- Identifiez les règles et réglementations relatives à l'application de pesticides sur les propriétés résidentielles
- Envisagez de faire appel à une entreprise de pesticides professionnelle pour appliquer des pesticides chez vous.
Vaccin contre la maladie de Lyme
Vaccin contre la maladie de Lyme
Un vaccin contre la maladie de Lyme n'est plus disponible. Le fabricant de vaccins a cessé la production en 2002, invoquant une demande insuffisante des consommateurs. La protection fournie par ce vaccin diminue avec le temps. Par conséquent, si vous avez reçu le vaccin contre la maladie de Lyme avant 2002, vous n'êtes probablement plus protégé contre la maladie de Lyme.
Le 07/08/2019
Que faire si vous êtes mordu par un moustique tigre?
- Utilisez une compresse froide ou tiède sur la zone touchée pendant de courtes périodes,
- Prenez un antihistaminique en vente libre,(prenez conseil auprès du pharmacien avant la prise)
- Appliquez une lotion anti-démangeaisons, ou.
- Mettez un peu de dentifrice (avec du menthol) sur la morsure.
Comment puis-je me débarrasser des moustiques tigres?
Comment puis-je me débarrasser des moustiques dans ma chambre?
Si vous avez des moustiques dans votre maison, un conseil pratique et rentable pour les supprimer est de prendre un petit bol rempli d'eau et d'y ajouter un comprimé de camphre (10 grammes). Placez le bol dans un coin de la pièce pour éviter que quelqu'un ne s'y trouve et vous constaterez que les moustiquess'envoleront immédiatement
L'eau savonneuse attire-t-elle les moustiques?
Ceci est un remède à la maison pour piéger les moustiques . Chaque fois que vous vous amusez en plein air, placez un plat à l'extérieur avec de l'eau savonneuse .Vous pouvez utiliser du savon à vaisselle ou du détergent pour créer des bulles. Les moustiques sont attirés par l' eau et une fois dans l' eau , ils se font piéger dans les bulles et meurent
Le vinaigre de cidre de pomme est -t-il éfficace contre les moustiques
L'ajout de vinaigre de cidre de pomme à de l'eau stagnante tue efficacement leslarves de moustiques mais nécessite environ 18 heures pour que le travail soit effectué. Complètement non toxique, le vinaigre tue les larves de moustiques selon un ratio de 15% de vinaigre sur 85% d’eau. ... Le vinaigre peut également être utilisé comme un moustique répulsif
Comment tuez-vous les larves de moustiques naturellement?
Ajoutez du vinaigre de cidre à toute eau stagnante autour de la maison, y compris à l'intérieur du bol d'eau du chien. Le vinaigre tue en toute sécurité les larves de moustiques sans nuire à vos animaux domestiques.
Les moustiques peuvent-ils se reproduire dans de l'eau chlorée?
Les moustiques utilisent des flaques d'eau ou des flaques d' eau stagnante pour pondre leurs œufs; ces œufs se transforment en larves qui se tortillent, puis finissent par devenir de gros moustiques piquants . ...
Encore une fois, la clé de la prévention consiste à conserver un bassin sain. La plupart des produits d'hygiène comme lechlore ne tuera pas votre ennemi juré le moustique , mais il va inhiber la croissance des larves
Comment puis-je me débarrasser des moustiques la nuit?
Utilisez ce spray (presque) entièrement naturel pour insectes pour repousser lesmoustiques ainsi que d’autres insectes comme les mouches. Hachez un petit oignon et une tête d'ail. Mélanger avec quatre tasses d'eau, quatre cuillères à café de poivre de Cayenne et une cuillère à soupe de savon à vaisselle liquide
Les citrons et les clous de girofle éloignent-ils les moustiques?
Les moustiques détestent l'odeur de clou de girofle et d'agrumes.
Coupez deux citrons en moitiés et pressez environ cinq à six clous de girofle dans chaque hémisphère. Placez-les sur une assiette dans votre chambre et dites adieu à ces moustiques
Pourquoi l'infirmier(e) est l'homme ou la femme idéal
Le 17/06/2019
Il est naturel que les infirmier(e)s fassent preuve de compassion, et de compréhension.
Pour ces mêmes caractéristiques, les infirmier(e)s sont également considérés comme d'excellents partenaires à vie .
Si vous n'êtes toujours pas convaincu de la qualité du mariage avec un(e) infirmier(e),
voici cinq bonnes raisons qui peuvent vous faire changer d’avis.
1. Ils donneront les meilleurs soins possibles
Après des années de formation rigoureuse, vous savez à quel point les infirmier(e)s sont douées pour s'occuper des autres.
Peu importe ce que vous vivez, ils prendront soin de vous.
Du mal de tête à la maladie grave, vous serez très bien pris en charge.
Ils sont également excellents dans le traitement des blessures.
Ils ont également tendance à apporter à la maison leurs routines hospitalières , comme se laver les mains correctement .
Cela peut sembler une nuisance au début, mais les routines qu'ils ramènent à la maison peuvent aider à s'assurer que personne ne tombe facilement malade, en particulier les enfants.
Qu'il s'agisse d'une petite égratignure ou d'une maladie grave, un(e) infirmier(e) sera toujours là pour vous.
«Après la sortie de l'hôpital de ma sœur suite à un accident, mon mari a insisté pour que nous la raccompagnions à la maison. Ses quatre années d'expérience en tant qu'infirmier(e) en traumatologie ont vraiment aidé ma sœur à récupérer. Je ne pouvais penser à personne qui puisse travailler aussi patiemment et aussi bien que mon mari », a déclaré une femme de 38 ans.
2. Ce sont des personnes patient(e)(s)
Les infirmier(e)s traitent avec différents types de personnes chaque jour .
Dans la plupart des cas, ils traitent avec des personnes extrêmement impatientes, anxieuses et stressées.
Malgré la difficulté de ces personnes, les infirmier(e)s trouvent toujours le moyen de contrôler la situation.
Donc, si vous ou vos enfants faites des crises de colère, votre partenaire ne mettra pas beaucoup de temps à résoudre les problèmes.
Les infirmier(e)s ont beaucoup de patience, surtout avec les enfants.
3. Ils écoutent et comprennent
Outre les soins physiques requis par l'état de santé de leurs patients, les infirmier(e)s disposent également d'excellentes compétences en communication.
Ils connaissent la communication thérapeutique sur le bout des doigts et peuvent facilement reconnaître que quelque chose ne va pas en regardant vos yeux.
Si vous vous sentez dépassé par vos émotions ou si vous traversez des moments difficiles, votre infirmier(e) épouse ou votre infirmier(e) mari sera à vos côtés.
«Je suis vraiment anxieux quand il s'agit de subir des examens diagnostiques, alors j'ai emmené ma femme avec moi quand je devais me faire scanner . Je n'ai pas eu à dire un mot de mon inquiétude et de mon stress. Elle a juste commencé à me réconforter, avec quelques réprimandes, bien sûr. C'est assez drôle, mais cela m'a aidé à passer à travers la procédure », a déclaré un policier de 42 ans.
4. Ils ont une attitude positive
Étant exposé à beaucoup de choses à l'hôpital, il n'est pas surprenant de voir comment les infirmier(e)s respirent cette attitude positive.
Ils peuvent frotter le sol sale de votre maison sans crissement ou même nettoyer un tiroir infesté de souris sans broncher.
En dehors de cela, ils sont également extrêmement débrouillard(es).
Vous pouvez leur donner des outils limités et ils peuvent toujours trouver un moyen de faire le travail.
5. Ils peuvent littéralement vous sauver la vie
Lorsque vous êtes marié à une infirmière, vous vous sentez plus en sécurité, d’autant plus que les infirmier(e)s sont formées aux premiers secours.
Des accidents peuvent survenir inopinément et vivre avec une personne qui sait comment sauver les personnes peut vous faire sentir beaucoup plus en sécurité.
En dehors de cela, les infirmier(e)s sont également compétentes pour reconnaître les signes et les symptômes de maladies.
Ils peuvent vous rappeler en douceur ce qui est bon pour vous et ce qui ne l’est pas.
Ils peuvent vous tenir au courant de vos horaires de contrôle ainsi que des médicaments que vous devez prendre.
Êtes-vous marié à une infirmier(e)? Quels avantages d'être marié avec un infirmier (e) dite nous tous sur la zone commentaire
Le 07/06/2019
Depuis notre enfance, on nous a dit qu'il ne fallait jamais mentir et toujours dire la vérité c'est un des principes moraux fondamentaux de notre société.
Mais que se passe-t-il si je vous dis que les gens mentent beaucoup plus qu'ils ne le pensent? Y compris les infirmières et les aides soignantes. Nous mentons ou dissimulons la vérité sans même nous en rendre compte -
Les mensonges que l'aide soignant(e) ou l'infirmière racontent
Rassurer les patients sur leurs soins
Parfois, les infirmières et les aides soignantes ont le sentiment qu’elles doivent dire un petit mensonge pour éviter aux patients une anxiété inutile . Avez-vous déjà dit à un patient avant une injection (ide), transfert (as) que cela ne lui ferait pas mal? Ou que tous va bien, sachant qu'il leur faudra probablement plusieurs mois pour se rétablir.
«Supposons que nous apprenions un débutant à insérer des IV. Le patient peut demander (avec crainte) à l'infirmière Vous avez déjà fait cela auparavant? une réponse honnête ne servirait à rien dans cette situation. Le plus souvent la réponse est "Oh, je n'ai pas compter combien de fois il / elle a effectué cette procédure!"
Vous pouvez sûrement penser à de nombreux autres exemples tirés de votre propre pratique quotidienne.
Mentir pour plus de commodité
Avez-vous déjà promis de faire quelque chose, sans le vouloir, pour vous débarraser de ce patient exigeant?
Avez-vous déjà dit à un patient que quelque chose n'était pas possible ou devait être fait plus tôt que d'habitude - comme se lever tôt le matin - pour pouvoir terminer son travail plus rapidement ou parce que vous êtes trop occupé?
Ou même pour éviter d'être dérangé par encore une autre tâche?
Peut-être avez-vous même utilisé les ordres d'un médecin comme excuse?
Les soins aux personnes atteintes de démence constituent un domaine où les mensonges sont monnaie courante:
"ne pas révéler la vérité ou être moins qu'honnête pour empêcher que les patients deviennent angoissés ou agressifs".
Parmi les infirmières et les aides soignantes en soins pour personnes atteintes de démence.
Un nombre important d'entre elles ont déclaré avoir menti aux patients, mais plus de la moitié avoue que le fait de mentir n'est pas éthique.
Un exemple : le personnel de soin demande au patient de s'asseoir et d'attendre un bus imaginaire lorsque celui ci harcele les aides soignantes sur le besoin de prendre un bus.
"La compétence de l'infirmière et de l'aide soignante est de savoir quand utiliser un mensonge thérapeutique et de savoir pourquoi il est nécessaire de le faire "Mais la meilleure chose à faire est de distraire le patient afin que l'infirmière et l'aide soignante ne soit pas entraînée dans la question éthique de mentir."
Mentir à propos d'erreurs médicales
Un fait indéniable est que les soignants et les établissements médicaux ont tendance à dissimuler les erreurs médicales.
Cela vaut en particulier pour ne pas partager les informations avec les patients et leurs familles.
Toute infirmière peut-elle affirmer en toute vérité qu'elle n'a jamais commis d' erreur de médication, même si c'est aussi simple que de consigner le moment où le médicament aurait dû être administré alors qu'il ne l'a été en fait que deux heures plus tard.
Cela inclut des entrées inexactes sur l'état du patient, ses traitements ou ses observations.
Des exemples signalent qu'un traitement ou un médicament a été donné alors qu'en réalité il ne l'était pas; documenter les moments en termes de moment où un médicament aurait dû être administré et bien plus tard; établir des valeurs pour les observations qui n'ont pas été faites; et de signer les soins de tous les patients de l'unité à la fin de la journée sans savoir vraiment si ce qui est écrit est exact à ce moment-là.
Il y a ensuite les omissions - dissimuler les erreurs et les incidents en ne les enregistrant pas dans le dossier du patient.des documents falsifiés à une date ultérieure, car l'infirmière qui avait finalement approuvé le rapport n'était même pas en service ce jour-là.(depuis l'infomatique la tendance est en recul)
La vérité est importante parce qu’elle témoigne du respect des personnes et leur donne le droit à l’autonomie, en leur fournissant toutes les informations dont elles ont besoin pour faire leurs propres choix.
La vérié peut être violée soit en mentant délibérément, soit en dissimulant tout ou partie de la vérité ou en la communiquant de manière à ce que l’autre personne soit induite en erreur.
Toutefois, il ressort clairement de la discussion ci-dessus que le fait de cacher toute la vérité aux patients, voire de donner de fausses informations, est enraciné dans la pratique infirmière et médicale.
Il est indéniable que dans certaines circonstances, le choix empreint de compassion, de moral est la rétention de la vérité d'un patient vise à le protéger de la détresse mentale et émotionnelle.
Cependant, il n’ya pas de réponse simple à la question éthique de savoir si et quand il est acceptable que les infirmières et les aides soignantes mentent ou obscurcissent la vérité.
Chaque infirmière ou aide soignante doit décider pour elle-même et en toutes circonstances de ce qui est correct ou non.
Nous devons être éthiquement et moralement sensibles pour écouter cette voix intérieure.
Nous devrions également toujours nous demander si mentir est vraiment pour le bien de notre patient ou pour notre propre commodité.
Sjulien
Formateur IFSI