1. Comment éviter de me tromper de médicament ?
Il faut avant tout accepter et prendre conscience que tous les professionnels sont humains, doncfaillibles.
Quelle que soit la situation, le moment, une vigilance accrue doit être observée. En cas dedoute, il ne faut pas hésiter à consulter un autre professionnel.
Chacun des acteurs de la chaîne (leprescripteur, le pharmacien, le patient..) est engagé individuellement et collectivement.
Et la vérification, bien qu’elle soit souvent implicite (souvent par habitude), est une action sur laquelle on doit s’arrêter.
2. Quel est le rôle d’une Aide-soignante dans l’administration des médicaments ?
Dans un établissement sanitaire (hôpital et/ou clinique et HAD), l'activité d'aide à la prise de médicaments non injectables peut être assurée sous la responsabilité de l’infirmière avec la de la Santé Publique, décret 2000-844 du 31 août 2000).
L’aide soignante participe également à la surveillance du patient et en informe l’infirmière.
3. Quelles sont les principales erreurs lors de l’administration des médicaments ?
La plus grande partie des erreurs vient d’un problème de :- confusion, en raison de ressemblance pour des médicaments ayant une phonétique similaire(consonance) et du risque de ressemblance d’un produit (soit lié à son nom, à son conditionnementprimaire ou secondaire et /ou à l’étiquetage) ;- de perception, notamment lors de la lecture de la prescription médicale (utilisation de décimaleset/ou d’abréviations) ;- des erreurs de spécialité (médicament, dose unitaire ou concentration) ;- des erreurs lors de la reconstitution extemporanée, notamment lors du calcul de dose…
4. J’ai failli faire une erreur d’administration, dois je la déclarer ?
Tout événement qui a pu être intercepté et/ou récupéré, doit être en effet signalé.Plusieurs intérêts :- comprendre les causes à l’origine de la situation ;- rechercher les barrières qui ont ou n’ont pas fonctionné ;- en tirer les enseignements pour l’ensemble des professionnels concernés ou pas par la situation, etproposer des actions d’amélioration.
5. C’est quoi un médicament à risque ?
Tous les médicaments sont potentiellement dangereux, mais certains d’entre eux, en cas d’erreur,auront des conséquences encore plus graves que les autres sur le patient. Pour cette raison, ilsentrent dans la catégorie dite « à risque » afin d’attirer l’attention sur leur utilisation.
6. Qu’est-ce qu’une double vérification indépendante ?
La double vérification consiste à faire vérifier par un autre professionnel de façon indépendantecertains actes afin de prévenir et détecter une erreur éventuelle. Elle n’a pas pour objectif de remettreen question les compétences professionnelles. Au contraire, elle vient en renfort dans unenvironnement de travail complexe et stressant. Il ne s’agit aucunement de faire des doublesvérifications sans réflexion ; il faut par exemple commencer par certains processus à risque, voire desmédicaments à risque…
7. Comment mettre en oeuvre une double vérification indépendante ?
1. L’institution doit d’abord définir sa politique de double vérification (quels médicaments, processus,services…)
2. Proposer des outils aux professionnels comme une liste de vérification à cocher ; tester les outils avec les professionnels afin de pouvoir les adapter au contexte.
3. Former le personnel, et notamment fournir les explications sur l’objectif de cette double vérification.
4. Informer et associer si besoin le patient
8. Quelles sont les règles de sécurisation essentielles à retenir ?
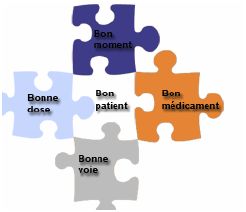
(source HAS guide outils de sécurisation et d’autoévaluation de l’administration des médicaments le 08/12/2011 19:38:11)
mots clés :erreur médicamenteuse,definition,qui realise l'acte d'administration,eleve ide et distribution medicament,personnel habilite à distribuer le medicament,etudiant en medecine et distribution medicament, legislation distribution medicament,la regle des 5 b,administration en gériatrie,comment éviter de ma tromper de médicament,quel est le rôle d’une Aide-soignante dans l’administration des médicaments,quelles sont les principales erreurs lors de l’administration des médicaments,j’ai failli faire une erreur d’administration, dois je la déclarer,qu’est-ce qu’une double vérification indépendante,